טיפות דמעות – מה זה ולמה משתמשים בהן?
טיפות דמעות הן תמיסות רפואיות או קוסמטיות שמטרתן להקל על
קטרקט עיניים הוא מצב שבו עדשת העין, שאמורה להיות צלולה ושקופה, נעשית עכורה ומטושטשת. תהליך זה מתרחש לרוב בהדרגה עם השנים והוא אחד הגורמים השכיחים ביותר לירידה בחדות הראייה בקרב מבוגרים. התפתחות הקטרקט נובעת מהצטברות שינויים במבנה החלבונים בעדשה, שגורמים לפיזור האור ולאובדן השקיפות. הגורם המרכזי לקטרקט הוא הזדקנות טבעית של העין, אך קיימים גם גורמים נוספים כמו מחלות סיסטמיות (למשל סוכרת), שימוש ממושך בסטרואידים, חשיפה לקרינת שמש ללא הגנה, עישון, פגיעות בעין ואף נטייה גנטית. לעיתים הקטרקט מתפתח בעין אחת בלבד, אך ברוב המקרים הוא משפיע על שתי העיניים, אם כי לא בהכרח באותו קצב.
התסמין המרכזי של קטרקט עיניים הוא ירידה הדרגתית באיכות הראייה. אנשים הסובלים מקטרקט מדווחים לעיתים קרובות על טשטוש ראייה, דהיית צבעים, צורך בתאורה חזקה יותר לקריאה, סנוור מהשמש או מפנסי מכוניות בלילה, והבחנה ב״קשתות״ סביב מקורות אור. שינוי תדיר במספר המשקפיים גם הוא יכול להיות סימן מוקדם לקטרקט. בשלבי המחלה המתקדמים יותר, ראיית המטופל עלולה להיות מושפעת במידה כזו שתפגע בתפקוד היום-יומי, כמו קריאה, נהיגה או זיהוי פנים. חשוב להדגיש כי התפתחות קטרקט היא לרוב איטית, ולכן ייתכן שהחולה לא יבחין בשינויי הראייה באופן מיידי אלא רק כשהפגיעה הופכת למשמעותית.
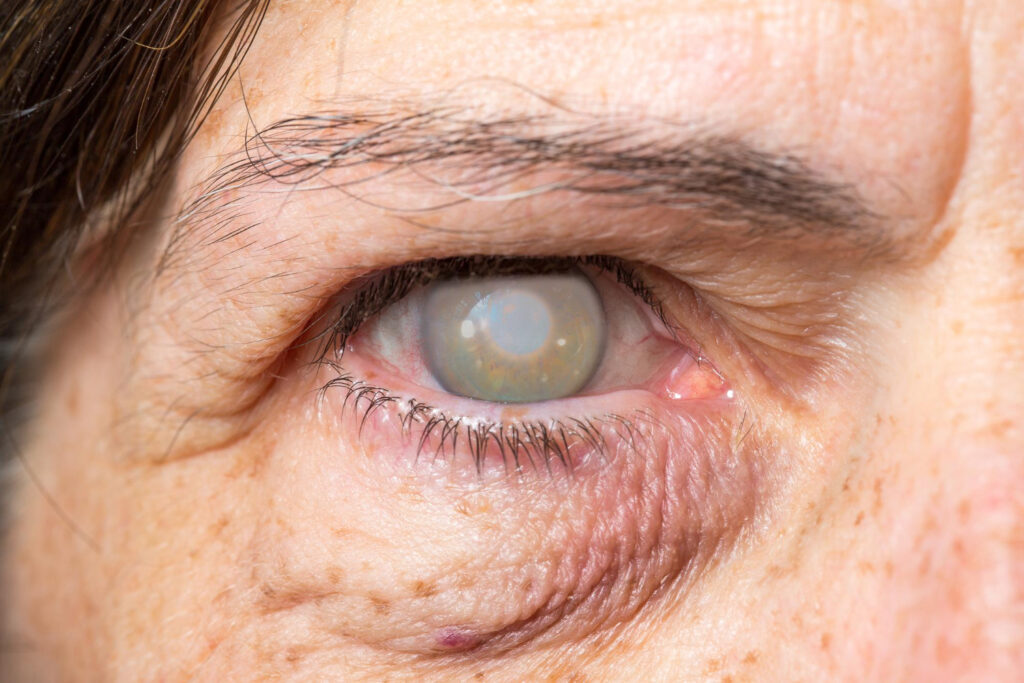
אבחון קטרקט עיניים מתבצע על ידי רופא עיניים באמצעות בדיקה קלינית יסודית. הבדיקה כוללת מדידת חדות ראייה, בדיקת רפרקציה (שבירת אור בעין) כדי לבדוק אם שינוי במספר המשקפיים משפר את הראייה, ובדיקה בעזרת מנורת סדק – מיקרוסקופ מיוחד המאפשר להאיר ולהגדיל את מבנה העין ולזהות עכירות בעדשה. לעיתים נדרשת הרחבת אישונים באמצעות טיפות מיוחדות כדי לאפשר מבט מעמיק יותר על עדשת העין והמבנים הפנימיים. בנוסף, ייתכן שהרופא ימליץ על בדיקות עזר נוספות כמו מדידת לחץ תוך-עיני כדי לשלול מחלות עיניים נוספות, או בדיקות הדמיה אם קיימת מגבלה בבדיקת קרקעית העין עקב עכירות העדשה. תהליך האבחון חשוב לא רק לאישור נוכחות קטרקט אלא גם להערכת חומרת המחלה ולתכנון הטיפול המתאים עבור כל מטופל.
הגורם העיקרי להופעת קטרקט עיניים הוא תהליך הזדקנות טבעי של העדשה, כאשר עם הגיל המבנה החלבוני שלה משתנה והיא נעשית פחות שקופה. עם זאת, קיימים מספר גורמי סיכון שמעלים את הסיכוי להופעת קטרקט בגיל מוקדם יותר או להחמרתו המהירה. חשיפה ממושכת לקרינה אולטרה-סגולה (UV) מהשמש ללא הגנה, עישון סיגריות, סוכרת לא מאוזנת, מחלות עיניים אחרות כמו גלאוקומה, שימוש ממושך בסטרואידים דרך הפה או בטיפות עיניים, טראומה לעין או ניתוחים קודמים בעין – כל אלו מגבירים את הסיכון לקטרקט. גם היסטוריה משפחתית של קטרקט, תזונה דלה בנוגדי חמצון ומחלות מטבוליות נדירות מהוות גורמים אפשריים. הבנת גורמי הסיכון הללו מאפשרת לנקוט באמצעים מונעים כמו שימוש במשקפי שמש עם סינון UV, שמירה על אורח חיים בריא ובדיקות עיניים תקופתיות, במיוחד בקרב אוכלוסיות בסיכון גבוה.
מומלץ לפנות לרופא עיניים מומחה כאשר מתחילים להופיע תסמינים המחשידים לקטרקט עיניים, כמו טשטוש ראייה שאינו משתפר עם משקפיים, סנוור מתגבר במיוחד בלילה, הבחנה בקשתות סביב מקורות אור, ירידה ביכולת להבחין בפרטים קטנים או קושי בקריאה ובנהיגה. גם שינוי תדיר במספר המשקפיים, החמרת ראייה בצד אחד בלבד או תחושת עמעום בצבעים מהווים סיבה טובה לבדיקה. יש חשיבות מיוחדת לפנייה מוקדמת כאשר קיימים גורמי סיכון כמו סוכרת, עישון, שימוש בסטרואידים או היסטוריה משפחתית של קטרקט, מאחר שגילוי מוקדם מאפשר מעקב וטיפול מותאם. בנוסף, אם חלה פגיעה ממשית באיכות החיים או בתפקוד היומיומי, מומלץ לא להמתין ולהיבדק בהקדם על מנת להעריך האם הגיע הזמן לשקול טיפול כירורגי.
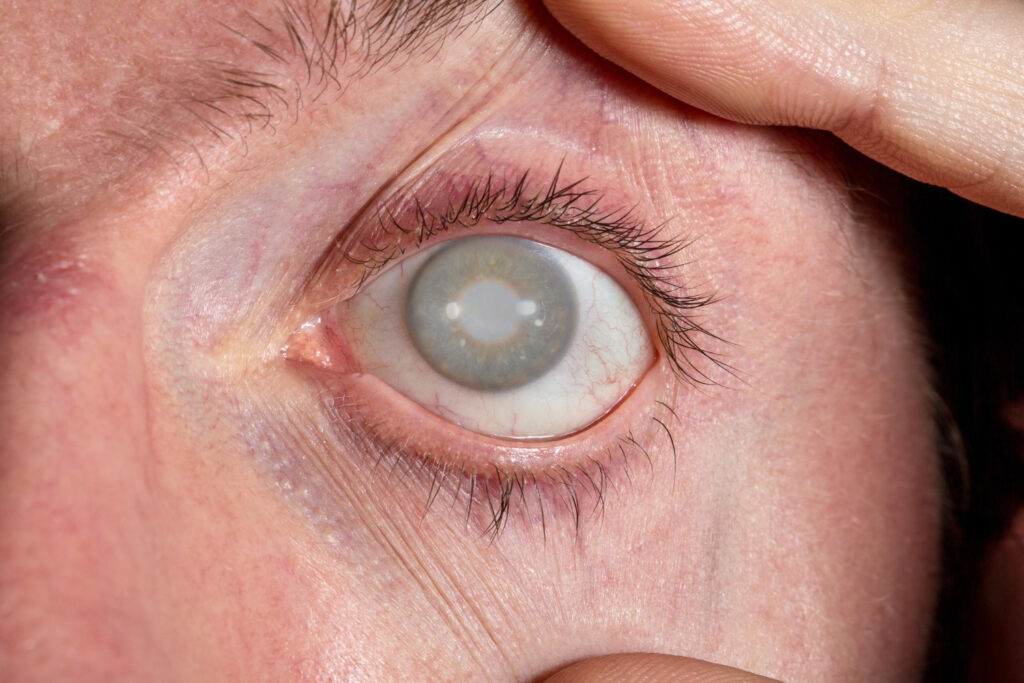
קטרקט עיניים מתפתח לרוב באופן הדרגתי וניתן לחלק את התקדמותו לכמה שלבים עיקריים. בשלב הראשוני, יש עכירות מינימלית בעדשה והראייה כמעט ואינה נפגעת, אם כי ייתכן טשטוש קל או שינוי במספר המשקפיים. בהמשך, הקטרקט הופך להיות בולט יותר, עם פיזור משמעותי של אור המוביל לסנוור ולירידה באיכות הראייה, במיוחד בתנאי תאורה עמומה. בשלבים מתקדמים יותר, העדשה נעשית כה עכורה עד שהראייה נעשית מטושטשת מאוד, והחולה עשוי לראות רק צללים או קווי מתאר. במצב זה, התפקוד היומיומי נפגע בצורה משמעותית ודורש טיפול ניתוחי כדי לשחזר את הראייה. קיימים גם מקרים בהם הקטרקט מגיע למצב בו העדשה נעשית כה עבה ועכורה עד שהיא עלולה לגרום לעליית לחץ תוך-עיני ולסיבוכים נוספים, ולכן ישנה חשיבות בזיהוי ומעקב בשלב המתאים לפני שהמצב מחמיר.
קיימים מספר סוגים עיקריים של קטרקט עיניים, כאשר ההבדל ביניהם נובע מהמיקום שבו מתפתחת העכירות בעדשה ומהמאפיינים הקליניים של כל סוג. קטרקט גרעיני הוא הסוג הנפוץ ביותר ומאופיין בעכירות שמתחילה במרכז העדשה (הגרעין) ומתקדמת החוצה. קטרקט זה גורם לרוב לירידה איטית והדרגתית בראייה, ולעיתים אף לשיפור זמני בראיית קרוב לפני החמרת המצב. קטרקט קורטיקלי מתבטא בעכירות בצורת חיתוכים או דמויי טריז בשכבה החיצונית של העדשה, והוא עשוי לגרום לעיוותים בראייה ולבעיות בראיית לילה. קטרקט תת-קופסתי אחורי הוא סוג נוסף שמתפתח בצמוד לקופסית האחורית של העדשה, וגורם במהירות יחסית להפרעות בראיית קרוב ובסנוור חזק, במיוחד באור חזק או תוך כדי נהיגה בלילה. קיימים גם קטרקטים מולדים, טראומתיים או משניים, הנגרמים בעקבות מחלות, פציעות או ניתוחים קודמים בעין. ההבדלה בין סוגי הקטרקט חשובה מאחר והיא משפיעה על אופי התסמינים, קצב ההתקדמות וההחלטה על מועד וצורת הטיפול.
בשלבים הראשוניים של קטרקט עיניים, כאשר הפגיעה בראייה עדיין קלה ולא משפיעה משמעותית על איכות החיים, ניתן לעיתים לנסות לשפר את התפקוד על ידי התאמה מחודשת של משקפיים או עדשות מגע. במקרים מסוימים, שימוש במשקפיים עם מסנני קרינה או משקפי שמש מקטין את תחושת הסנוור. כמו כן, הקפדה על תאורה חזקה בעת קריאה ועבודה יכולה לסייע במזעור התסמינים. יש חשיבות גם למעקב תקופתי אצל רופא עיניים כדי להעריך את קצב ההתקדמות של הקטרקט ואת השפעתו על תפקוד המטופל. עם זאת, יש להבין כי אין טיפול תרופתי או טיפות עיניים שמסוגלים לעצור או להפחית את התקדמות הקטרקט. בשלב שבו הפגיעה בראייה משמעותית ומפריעה לאורח החיים, ניתוח להסרת הקטרקט והשתלת עדשה תוך-עינית מהווים את הטיפול האפקטיבי ביותר והפתרון הקבוע להשבת הראייה.
לפני ניתוח קטרקט עיניים חשוב להבין כי מדובר בהליך כירורגי נפוץ ובטוח יחסית, אך כמו בכל ניתוח, ישנם סיכונים שיש לשקול מראש. בשלב הראשון, הרופא יערוך בדיקה מקיפה של העיניים ויבצע מדידות מדויקות של העין כדי לבחור את סוג העדשה התוך-עינית המתאימה ביותר עבור המטופל, בהתאם לאורח חייו ולהעדפותיו (למשל, עדשה מונופוקלית לראייה לרחוק בלבד או עדשה מולטיפוקלית לתיקון גם של ראיית קרוב). יש להמשיך או להפסיק תרופות מסוימות בהתאם להנחיות הרופא, וכן לעדכן על מחלות רקע כמו סוכרת או בעיות בקרישת דם. חשוב גם לתאם ציפיות – הניתוח משחזר חדות ראייה טובה, אך אינו מתקן בעיות אחרות בעין כמו גלאוקומה או ניוון רשתית. לעיתים ישאר צורך במשקפיים לקריאה או למרחקים מסוימים גם אחרי הניתוח. חשוב להגיע ליום הניתוח עם ליווי, מאחר ולא ניתן לנהוג מיד לאחר ההליך, ולהיערך למנוחה של מספר ימים לאחריו.

תהליך ההחלמה אחרי ניתוח קטרקט עיניים הוא בדרך כלל מהיר, ורוב המטופלים חווים שיפור משמעותי בראייה בתוך ימים ספורים. עם זאת, יש להקפיד על הוראות הרופא כדי למנוע סיבוכים. בימים הראשונים לאחר הניתוח, יש להשתמש בטיפות עיניים אנטיביוטיות וסטרואידיות בהתאם להנחיות, ולהימנע משפשוף העין או חשיפה לזיהומים. מומלץ להימנע מפעילויות מאומצות, שחייה או חשיפה ללכלוך במשך כשבועיים. נהיגה מותרת רק לאחר אישור הרופא ובתנאי שהראייה מספיק טובה ובטוחה. תיתכן תחושת יובש, גרד או טשטוש קל בתקופה הראשונית, תסמינים שנחשבים נורמליים וחולפים ברוב המקרים. הבדיקות לאחר הניתוח מאפשרות לרופא לעקוב אחרי ההחלמה ולזהות מוקדם כל בעיה אפשרית, כגון דלקת, עליית לחץ תוך-עיני או עכירות משנית של הקפסולה האחורית. בטווח הארוך, ניתוח קטרקט משפר את איכות החיים באופן משמעותי, עם ראייה טובה יותר ותפקוד יומיומי משופר.
למרות שניתוח קטרקט עיניים נחשב להליך בטוח מאוד עם שיעורי הצלחה גבוהים, קיימת אפשרות להתפתחות סיבוכים מסוימים, שחלקם קלים וחולפים וחלקם נדירים אך דורשים התייחסות רפואית מיידית. הסיבוך השכיח ביותר הוא עכירות משנית של הקפסולה האחורית, מצב בו נוצרת שכבת עכירות מאחורי העדשה המושתלת, מה שיכול להוביל לטשטוש ראייה מחודש – סיבוך זה מטופל בקלות באמצעות טיפול בלייזר בשם YAG. סיבוכים נוספים כוללים זיהום תוך-עיני (אנדופתלמיטיס), שעלול להתבטא בכאב, אודם וירידה חדה בראייה ודורש טיפול אנטיביוטי מיידי; עליית לחץ תוך-עיני שעלולה להזיק לעצב הראייה אם לא מטופלת; דלקת ממושכת; בצקת ברשתית; הפרדות רשתית; ופגיעות בקרנית או בעדשה המושתלת. חלק מהסיבוכים מופיעים ימים עד שבועות לאחר הניתוח, ולכן חשוב להקפיד על מעקב רפואי סדיר ולפנות מיד לרופא אם יש שינוי חריג בתחושת העין או בראייה לאחר הניתוח.
למרות שקטרקט עיניים מזוהה בעיקר עם הגיל השלישי, קיימים מקרים בהם קטרקט מתפתח בגיל צעיר יותר, אפילו בילדות. קטרקט מולד נגרם לעיתים כתוצאה ממוטציות גנטיות, זיהומים תוך-רחמיים או מחלות מטבוליות נדירות. קטרקט נרכש בגיל צעיר יכול להתפתח בעקבות טראומה ישירה לעין, מחלות סיסטמיות כמו סוכרת, שימוש ממושך בסטרואידים, טיפולים קרינתיים או ניתוחים קודמים בעין. גם מצבים כמו דלקת עיניים כרונית (אוביאיטיס) עלולים להאיץ את התפתחות הקטרקט. הטיפול בקטרקט בגיל צעיר דומה בעיקרו לטיפול בקטרקט בגיל מבוגר – הסרת העדשה העכורה והשתלת עדשה תוך-עינית – אך נדרשת תשומת לב מיוחדת להיבטים כמו פוטנציאל התפתחות הראייה (במקרה של ילדים), בחירת סוג העדשה המושתלת והצורך במעקב צמוד יותר לאחר הניתוח. במקרים מסוימים יידרש שיקום ראייה נוסף באמצעות משקפיים או טיפול בעין עצלה, במיוחד כאשר הקטרקט גרם לפגיעה מוקדמת בחדות הראייה.

שמירה על בריאות העיניים יכולה להפחית את הסיכון להתפתחות קטרקט עיניים ולשמר את איכות הראייה לאורך שנים. אחת ההמלצות החשובות ביותר היא להקפיד על הגנה מפני קרינת שמש מזיקה באמצעות משקפי שמש איכותיים החוסמים קרינה אולטרה-סגולה (UV). תזונה מאוזנת עשירה בנוגדי חמצון כמו ויטמין C, ויטמין E, לוטאין וזאקסנטין יכולה לתרום לבריאות העדשה ולעכב תהליכים ניווניים. הפסקת עישון היא גורם קריטי נוסף, שכן עישון מגביר משמעותית את הסיכון לקטרקט ולמחלות עיניים אחרות. שמירה על איזון מחלות כרוניות כמו סוכרת ולחץ דם גבוהה חשובה גם היא, שכן מצבים אלה מאיצים את תהליך ההזדקנות של העין. מומלץ לבצע בדיקות עיניים תקופתיות, במיוחד לאחר גיל 50 או אם קיימים גורמי סיכון נוספים, כדי לאתר שינויים מוקדמים בראייה. הקפדה על היגיינה נכונה, מניעת חבלות עיניות ושימוש נכון ומבוקר בתרופות עיניים תורמים גם הם למניעת התפתחות קטרקט.
תחום ניתוחי קטרקט עיניים התקדם בצורה מרשימה בשנים האחרונות, וכיום קיימות טכנולוגיות מתקדמות המאפשרות להגיע לתוצאות ראייה מצוינות עם רמת דיוק גבוהה במיוחד. אחת ההתפתחויות המרכזיות היא השימוש בלייזר פמטושנייה בניתוח קטרקט, המאפשר לבצע חיתוך מדויק בעדשה ובעין בצורה אוטומטית ומבוקרת, תוך הפחתת סיכון לסיבוכים. גם העדשות התוך-עיניות עברו שדרוג משמעותי, עם פיתוח עדשות מתקדמות כגון עדשות מולטיפוקליות, עדשות טוריות לתיקון אסטיגמציה, ועדשות אדפטיביות המאפשרות התאמה טובה יותר לצרכי הראייה האישיים של המטופל. בנוסף, מערכות הדמיה מתקדמות בזמן אמת מאפשרות לרופא לבצע מדידות מדויקות יותר במהלך הניתוח ולבצע התאמות תוך כדי פעולה. חידושים אלו מביאים לידי כך שהמטופלים נהנים לא רק מהחזרת חדות הראייה אלא גם מהפחתת הצורך במשקפיים לאחר הניתוח. בזכות הטכנולוגיות החדשות, ניתוח קטרקט היום הוא מהיר יותר, בטוח יותר, ומותאם באופן אישי לכל מטופל.

טיפות דמעות הן תמיסות רפואיות או קוסמטיות שמטרתן להקל על

ויטמין C הוא אחד הוויטמינים החיוניים ביותר לבריאות העיניים, הודות

מרכז מומחים לאבחון וטיפול מתקדם בתסמונת העין היבשה ומחלות פני שטח העין